Bệnh Suy Thận

Suy thận là tình trạng suy giảm chức năng thận đáng lo ngại nếu không được điều trị sớm và đầy đủ. Bất kỳ độ tuổi nào cũng có thể bị suy thận, nhưng phần lớn là ở người trưởng thành và người lớn tuổi. Tiến triển suy thận thường âm thầm và qua nhiều giai đoạn, đến khi phát hiện đã ở giai đoạn cuối không còn khả năng chạy chữa, gây nhiều biến chứng nguy hiểm đe dọa sức khỏe thể chất và tính mạng con người.
Tổng quan
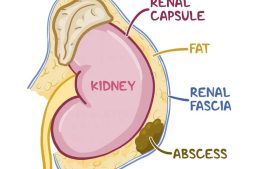
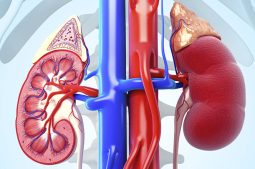
Thận là cơ quan quan trọng trong cơ thể, nằm ở vị trí lưng dưới. Mỗi người có 2 quả thận nằm 2 bên cột sống. Thận có nhiệm vụ lọc thải độc tố, chất cặn bã ra khỏi máu, hỗ trợ chuyển hóa, ổn định lượng dịch, tham gia quá trình sản sinh hormone... trong cơ thể.
Suy thận (Kidney failure) là thuật ngữ dùng để chỉ sự suy giảm chức năng thận. Tình trạng này gây ra hàng loạt những ảnh hưởng tiêu cực đến sức khỏe. Bệnh suy thận được xem là giai đoạn cuối của bệnh thận mạn tính (mức độ suy giảm chức năng lên đến 85 - 90%).
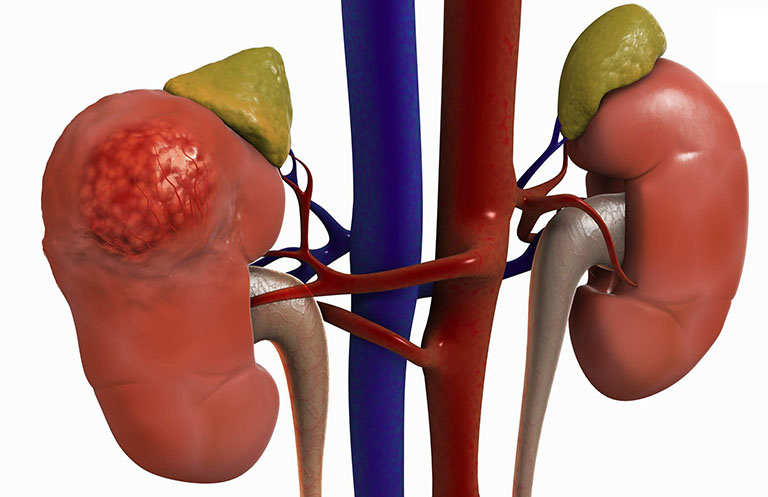
Lúc này, người bệnh bắt buộc phải chạy thận nhân tạo hoặc ghép thận nhằm duy trì sự sống. Nghiêm trọng hơn ở giai đoạn muộn, nếu không điều trị kịp thời có thể phát sinh nhiều biến chứng nguy hiểm, thậm chí tử vong.
Phân loại
Dựa theo cơ chế và thời gian phát bệnh, suy thận được chia làm 2 dạng chính gồm:
1. Suy thận cấp tính
Suy thận cấp tính (AKI) là tình trạng chức năng thận suy giảm một cách đột ngột, không có dấu hiệu báo trước và thường chỉ diễn ra trong thời gian ngắn. Tiên lượng thể bệnh này khá tốt, có thể điều trị phục hồi nếu áp dụng đúng phác đồ.
Dạng suy thận cấp thường xảy ra do có liên quan đến các yếu tố như bệnh lý, tác dụng phụ của thuốc... Tùy theo từng nhóm nguyên nhân như tổn thương trước thận, tại thận hoặc sau thận mà bác sĩ chuyên khoa sẽ chẩn đoán, tư vấn phác đồ điều trị phù hợp.
2. Suy thận mạn tính
Suy thận mạn tính (CKD) là tình trạng chức năng thận bị suy giảm trong thời gian dài, có thể vài tháng cho đến vài năm. Ban đầu bệnh không nặng nhưng theo thời gian mức độ tổn thương ngày càng nghiêm trọng, khi tiến triển đến giai đoạn cuối đã không thể phục hồi được nữa, bệnh nhân có nguy cơ tử vong cao.
Bệnh thường xảy ra do ảnh hưởng từ các bệnh lý mạn tính như huyết áp, tiểu đường, tim mạch...
Dựa theo tiến triển bệnh, suy thận trải qua 5 cấp độ chính gồm:
- Suy thận độ 1: Là giai đoạn bệnh vừa khởi phát do bị tấn công bởi các tác nhân gây bệnh. Thận bắt đầu phát sinh tổn thương nhưng gần như không có nhiều triệu chứng rõ rệt. Cộng với khả năng lọc máu của cầu thận vẫn diễn ra bình thường (GRF > 90 mL/ phút) nên rất khó nhận biết bệnh trong giai đoạn này.
- Suy thận độ 2: Tổn thương thận dần nặng hơn, chỉ số GRF giảm xuống khoảng 60 - 89 mL/ phút. Đồng nghĩa với chức năng thận đã suy giảm khoảng 40 - 50% so với bình thường. Đây là ranh giới giữa mức độ nhẹ và nặng, tuy nhiên các triệu chứng vẫn chưa đặc hiệu.
- Suy thận độ 3: Chức năng thận đã giảm rất nhiều so với độ 1 & 2, quá trình lọc máu, trao đổi chất chậm lại và kém đi. Suy thận độ 3 được chia làm 2 giai đoạn nhỏ là 3a (GRF khoảng 45 - 59 mL/ phút) và 3b (GRF khoảng 30 - 44 mL/ phút). Các triệu chứng suy thận cũng dần bộc phát rõ ràng hơn như sưng phù tay, chân, tăng tuần suất tiểu tiện, đau lưng...
- Suy thận độ 4: Được xem là mức độ trung bình - nặng, nếu không điều trị đầy đủ, kịp thời sẽ nhanh chóng chuyển sang giai đoạn nặng hơn trong thời gian ngắn. Chức năng thận lúc này vẫn chưa suy giảm hoàn toàn nhưng đã rất yếu, chỉ số GFR còn khoảng 15 - 29 mL/ phút. Các triệu chứng suy thận độ 4 nghiêm trọng, bao gồm các biến chứng khó lường như tăng huyết áp, thiếu máu, đau nhức xương khớp, co giật, hôn mê...
- Suy thận độ 5: Đây là giai đoạn suy thận cuối cùng, thận bị tổn thương, mất chức năng hoàn toàn và không còn khả năng phục hồi. Chỉ số GFR < 15 mL/ phút. Những triệu chứng suy giảm chức năng thận bùng phát rõ rệt, đặc trưng lâm sàng tại nhiều cơ quan như thần kinh, tim mạch, da, mạch máu, hô hấp... Nếu không chạy thận hoặc ghép thận, người bệnh có nguy cơ tử vong cao.
Nguyên nhân và yếu tố nguy cơ
Có rất nhiều nguyên nhân và yếu tố nguy cơ gây ra suy thận, từ những nguyên nhân phức tạp về bệnh học cho đến các thói quen xấu gây hại cho thận.
1. Nguyên nhân
Có 3 nguyên nhân chính dẫn đến suy thận bao gồm:
- Các bệnh lý tự phát về thận: Nguyên nhân này chiếm khoản 70% trên tổng các trường hợp bị suy thận. Các bệnh lý về thận gây suy thận thường gặp nhất là:
- Sỏi thận;
- Viêm cầu thận mạn tính;
- Viêm thận kẽ mãn tính;
- Hội chứng thận hư, thận yếu;
- Hẹp động mạch thận;
- Chỉ số huyết áp & tiểu đường: Bệnh nhân có tiền sử bị huyết áp cao và tiểu đường có nguy cơ cao bị suy thận. Vì thận là bộ phận được cấu tạo từ hàng triệu các mạch máu, nếu chỉ số huyết áp và tiểu đường trong mạch máu quá cao, có thể gây tình trạng xơ cứng, thu hẹp mạch máu hoặc gây tổn thương đến bộ lọc cầu thận. Và theo thời gian, phát triển thành suy thận.
- Tắc nghẽn hệ tiết niệu: Có nhiều nguyên nhân làm tắc nghẽn đường tiết niệu và dẫn đến suy thận như: sỏi niệu đạo, xuất hiện khối u mở rộng, phì đại tuyến tiền liệt, hẹp niệu đạo... Tình trạng này nếu không được xử lý điều trị kịp thời có thể gây ra nhiễm trùng thứ cấp tái đi tái lại, lâu ngày dẫn đến suy thận mạn.
Ngoài các nguyên nhân chính trên, còn có nhiều nguyên nhân khác gây ra suy thận như:
- Nhiễm độc kim loại nặng;
- Thận lão hóa chức năng do tuổi tác;
- Thừa cân béo phì;
- Tình trạng xuất huyết làm giảm đột ngột tiểu cầu huyết khối;
- Ảnh hưởng từ các bệnh lý, hội chứng bệnh như viêm mạch máu, viêm cầu thận, bệnh lupus, chứng xơ cứng bì, đa u tủy xương, hội chứng tan máu tăng ure máu, các bệnh lý tự miễn...;
- Sử dụng thuốc nhuộm khi thực hiện các chẩn đoán hình ảnh;
- ...
2. Yếu tố nguy cơ
Tổn thương suy thận thường xuất phát từ chính những thói quen sai lầm trong sinh hoạt, ăn uống hàng ngày như:
- Ăn mặn: Thói quen ăn mặn, dùng nhiều muối khi chế biến thức ăn là nguyên nhân khiến chỉ số huyết áp tăng cao. Điều này vô tình tạo áp lực cho thận, thận phải hoạt động nhiều hơn để lọc thải độc tố, điều hòa huyết áp và lâu ngày dẫn đến suy thận, thậm chí kèm theo các tổn thương thận khác như thận nhiễm mỡ, sỏi thận...
- Bỏ bữa sáng: Thói quen này không chỉ ảnh hưởng đến dạ dày, đường ruột mà còn khiến thận dễ bị tổn thương. Vào buổi sáng, túi mật bài tiết dịch để tiêu hóa thức ăn, nếu không có thức ăn, dịch sẽ tích tụ trong cơ thể, hình thành sỏi mật, sỏi thận, lâu ngày dẫn đến suy thận.
- Lười uống nước: Ít uống nước khiến hệ tiết niệu hoạt động kém đi. Nước tiểu cũng sẽ đậm đặc hơn do tích trữ lâu trong cơ thể. Tình trạng này tạo điều kiện cho các độc tố tái hấp thu vào máu, lắng trọng trong thận, hình thành sỏi và gây suy thận.
- Ăn uống đồ ngọt: Đồ ăn, thức uống chứa nhiều đường là yếu tố nguy cơ gây ra bệnh tiểu đường. Khi chỉ số đường huyết cao sẽ kéo theo tăng lượng protein trong nước tiểu, gây ảnh hưởng trực tiếp đến sự hoạt động của thận. Do đó, thói quen ăn đồ ngọt, uống nước ngọt quá mức trong thời gian dài rất dễ gây ra suy thận.
- Nghiện rượu bia: Rượu bia có nồng độ cồn cao gây ảnh hưởng nghiêm trọng đến khả năng lọc thải độc tố của thận. Tình trạng lắng đọng và tích tụ acid uric trong máu vô tình gây tắc nghẽn ống thận, phát sinh suy thận.
- Nhịn tiểu: Nước tiểu là chất bài tiết chứa nhiều độc tố, chất cặn bã. Nếu nhịn tiểu, các chất độc này được tái hấp thu vào máu và tạo gánh nặng cho thận. Ngoài ra, nước tiểu ứ đọng quá mức bên trong bàng quang tạo điều kiện cho vi khuẩn, virus phát triển gây bệnh.
- Chế độ ăn uống kém khoa học: Nhiều người có thói quen ăn nhiều thịt, ít rau, đặc biệt là các loại thịt đỏ chứa hàm lượng đạm cao khiến thận phải hoạt động hết công suất để lọc thải. Việc ăn nhiều thịt khiến lượng đạm cao vượt khả năng xử lý của thận và tăng nguy cơ suy thận nếu duy trì thói quen này trong thời gian dài.
- Lạm dụng thuốc Tây: Tự ý dùng thuốc, thay đổi liều thuốc và lạm dụng trong thời gian dài khi không có chỉ định của bác sĩ là nguyên nhân hàng đầu khiến thận tổn thương, dẫn đến suy thận trong thời gian ngắn. Phổ biến thường là thuốc kháng sinh, kháng lao, thuốc cản quang, thuốc hóa chất hóa trị ung thư...
Triệu chứng và chẩn đoán
Suy thận nói chung đặc trưng bởi các triệu chứng sau:
- Sưng phù: Sưng cục bộ tại bàn chân, bàn tay, mí mắt... trong giai đoạn đầu, nhưng đến những giai đoạn dẫn đến sưng phù toàn thân.
- Thay đổi tính chất nước tiểu: Cả về lượng và màu sắc nước tiểu, tăng tuần suất tiểu tiện dù uống ít nước, tiểu nhiều về đêm, nước tiểu sậm màu, cô đặc, lẫn máu, có bọt...
- Đau lưng: Thường ở vị trí dưới lồng xương sườn, lan sang bẹn, háng hoặc hông. Trong cơn đau lưng bùng phát do suy thận, kèm theo sốt, ốm yếu, mệt mỏi, nôn ói, dùng thuốc giảm đau không thuyên giảm.
- Ngứa da: Lượng ure máu cao không được bài tiết khỏi cơ thể do thận suy tái hấp thu vào máu, rò rỉ vào các lỗ chân lông trên da, gây kích ứng và ngứa ngáy.
- Bọng mỡ quanh mắt: Bộ lọc thận suy yếu khiến protein rò rỉ vào nước tiểu, thay vì giữ lại trong nước tiểu để thải ra ngoài. Tình trạng này làm xuất hiện bọng mỡ quanh mắt.
- Các triệu chứng khác: Bệnh nhân suy thận mãn tính thường xuyên mệt mỏi, khó ngủ, thiếu năng lượng, suy giảm trí nhớ, khả năng tập trung, dễ bị chuột rút, chán ăn...
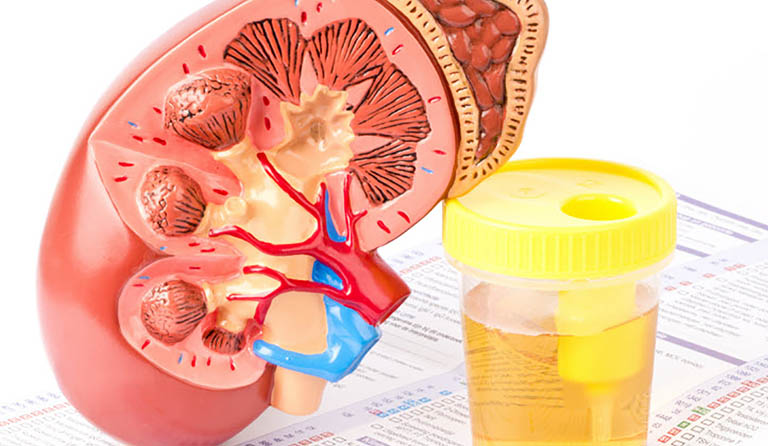
Chẩn đoán suy thận được thực hiện thông qua đánh giá các triệu chứng lâm sàng kể trên. Ngoài ra, để kiểm tra một người có bị suy thận hay không, bác sĩ sẽ yêu cầu thực hiện một số xét nghiệm cần thiết để đánh giá chức năng hoạt động của thận, tìm kiếm yếu tố gây bệnh. Bao gồm:
- Xét nghiệm máu: đo chỉ số ure máu, đo định lượng máu... Những nồng độ này cảnh báo các nguyên nhân bệnh lý suy thận như viêm bể thận, viêm cầu thận, tắc nghẽn đường tiết niệu...
- Xét nghiệm nước tiểu: Tìm kiếm sự tồn tại của carbohydrate, vi khuẩn, protein, bạch cầu, hồng cầu... Đồng thời, kết hợp đo thể tích nước tiểu, kiểm tra chức năng thận.
- Sinh thiết thận: Lấy mẫu mô thận phân tích tìm kiếm tổn thương thận hoặc kiểm tra chức năng thận đối với bệnh nhân đã cấy ghép thận.
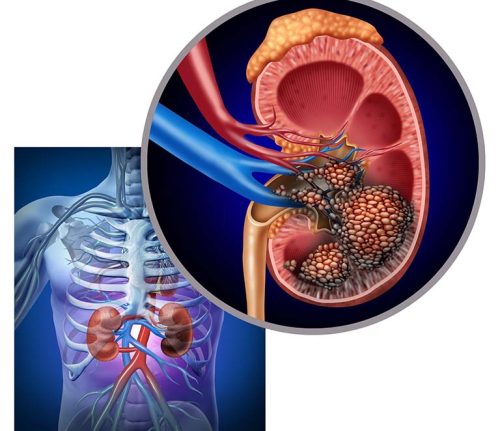
Biến chứng và tiên lượng
Suy thận cực kỳ nguy hiểm và khi nhắc đến căn bệnh này, nhiều người thường nghĩ ngay đến việc điều trị tốn kém, thậm chí có nguy cơ tử vong cao. Vì thận đảm nhiệm nhiều vai trò quan trọng trong cơ thể, thận suy yếu khiến những chức năng này không được thực hiện, bắt buộc phải lọc máu nhân tạo nhằm giảm áp lực cho thận. Đây cũng là cách duy trì sự sống được nhiều người áp dụng, tuy nhiên về cơ bản vẫn không thể thay thế hoàn toàn cho thận tự nhiên.
Đến một thời điểm nhất định, thận bị tổn thương hoàn toàn, không còn khả năng phục hồi vĩnh viễn, có thể gây ra nhiều biến chứng như nguy hiểm như:
- Thiếu máu: Hầu hết bệnh nhân suy thận đều bị thiếu máu với mức độ cơ bản hoặc nghiêm trọng. Vì thận tham gia quá trình sản sinh, tái tạo hồng cầu, khả năng tổng hợp erythropoietin, nên khi bị suy thận chức năng này suy giảm dẫn đến thiếu máu, kéo theo nhiều biến chứng hệ lụy khác.
- Biến chứng tim mạch: Huyết áp tăng cao khiến suy thận ngày càng nặng, phát sinh hàng loạt các biến chứng nghiêm trọng ở tim, não, mắt... Đặc biệt là biến chứng tim mạch như tràn dịch màng tim, viêm ngoài màng tim, suy tim trái, phì đại thất trái, rối loạn nhịp tim do tăng kali máu, suy mạch vành, suy tim...
- Biến chứng ở phổi: Suy thận gây tích nước và muối trong cơ thể, lọc máu kém gây biến chứng phù phổi, viêm phổi, nặng hơn là tràn dịch màn phổi.
- Biến chứng rối loạn nước điện giải và các chất kiềm toan: Thường xảy ra ở bệnh nhân suy thận mạn do giảm natri máu, tăng natri niệu, tăng kali máu, rối loạn thăng bằng kiềm toan chuyển hóa...
- Biến chứng thần kinh: Điển hình như viêm đa thần kinh, tổn thương não do chỉ số ure cao, bệnh nhân suy thận lọc máu theo chu kỳ có thể bị rối loạn thần kinh trung ương...
- Các biến chứng khác:
- Rối loạn lipid máu: Tăng hoạt chất triglycerid làm tăng lipid máu. Tình trạng rối loạn này làm tăng nguy cơ biến chứng xơ vữa động mạch, nhồi máu cơ tim, đột quỵ...
- Loạn dưỡng xương: Đây là biến chứng tổn thương xương thường gặp ở giai đoạn sớm của bệnh suy thận mạn.
- Rối loạn tiêu hóa: Bệnh nhân chán ăn, dễ bị suy dinh dưỡng.
- Rối loạn nội tiết: Suy thận ở nữ giới có thể bị lãnh cảm, giảm ham muốn, mất kinh, rong kinh... Suy thận ở nam giới gây rối loạn hormone testosterone, giảm chất lượng tinh trùng...
Tiên lượng đối với bệnh nhân suy thận cấp khá tốt nếu được phát hiện sớm và điều trị kịp thời. Riêng với bệnh nhân suy thận mạn tiên lượng khá thấp, quãng thời gian sống còn lại chỉ còn khoảng 5 - 10 năm. Một số trường hợp áp dụng đúng phương pháp, đủ điều kiện kinh tế sẽ giúp kéo dài tuổi thọ thêm 20 - 30 năm hoặc nhiều hơn.
Tuy nhiên, trên thực tế còn tùy thuộc vào cơ địa, thể trạng sức khỏe, các biến chứng liên quan của từng bệnh nhân mà thời gian sống khác nhau.
Điều trị
Tùy vào nguyên nhân, mức độ triệu chứng và thể trạng sức khỏe của bệnh nhân mà bác sĩ sẽ chỉ định phương pháp điều trị phù hợp.
1. Can thiệp y tế
Các biện pháp y tế điều trị suy thận được áp dụng trong các phác đồ hiện đại bao gồm:
Dùng thuốc
Tùy từng trường hợp mà bệnh nhân sẽ sử dụng thuốc điều trị nguyên nhân hoặc các yếu tố khởi phát suy thận như:
- Thuốc ức chế men chuyển ACE hoặc ức chế thụ thể angiotensin (ARB) nhằm kiểm soát huyết áp và hỗ trợ phục hồi chức năng thận.
- Thuốc Statin trong điều trị suy thận mạn nhằm giảm lượng cholesterol xấu, giảm nguy cơ tắc nghẽn mạch máu.
- Thuốc lợi tiểu giúp hỗ trợ đào thải lượng nước dư thừa trong cơ thể.
- Thuốc sắt dạng uống hoặc dạng tiêm trong trường hợp suy thận gây thiếu máu mạn tính.
- Thuốc bổ sung phospho, canxi, vitamin D... giúp cải thiện các vấn đề về tổn thương xương khớp.
- Thuốc kháng axit giúp hỗ trợ loại bỏ lượng axit dư thừa trong cơ thể, ngăn ngừa nguy cơ bị toan chuyển hóa, biến chứng sốc rối loạn nhịp tim, co giật, hôn mê.
- Một số loại thuốc khác giúp hỗ trợ cải thiện chỉ số kali máu khi thận hoạt động kém nhằm tránh tình trạng quá tải kali và thuốc giảm ứ dịch.
Thẩm phân tách
Phương pháp này thường được chỉ định áp dụng cho những trường hợp suy thận độ 3 trở đi, khi chức năng lọc thải độc tố trong máu và dịch của thận kém đi. Kỹ thuật này gồm 2 phương pháp gồm:
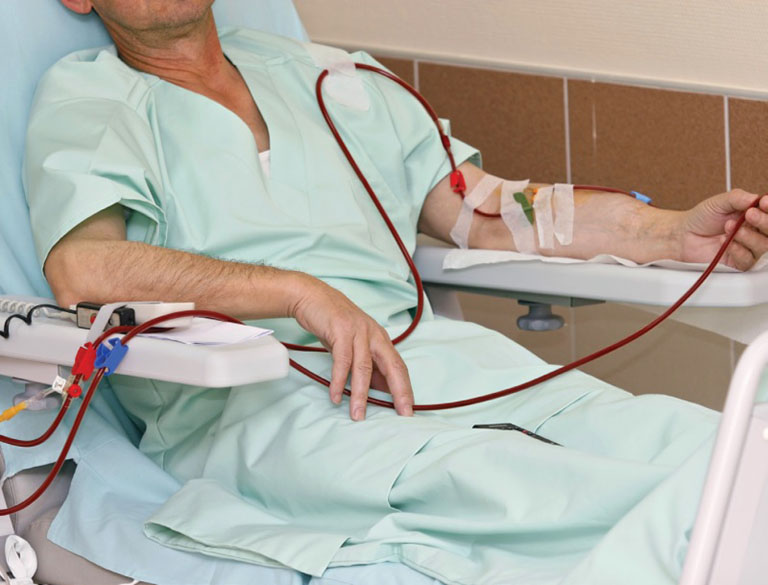
- Chạy thận nhân tạo: Sử dụng thiết bị nhân tạo để tiến hành lọc máu và trả về trong cơ thể người bệnh.
- Thẩm phân phúc mạc: Là phương pháp sử dụng phúc mạc trong chính khoang bụng của bệnh nhân để lọc máu.
Lưu ý: Trong quá trình thẩm tách lọc máu, bệnh nhân cần thực hiện chế độ ăn ít natri và kali để đạt kết quả điều trị tối ưu. Việc điều trị chỉ nhằm mục đích hỗ trợ và kéo dài sự sống cho bệnh nhân, không có khả năng chữa khỏi bệnh tận gốc.
Cấy ghép thận
Trường hợp suy thận mạn giai đoạn cuối, tiến triển bệnh nghiêm trọng và chức năng thận không còn khả năng phục hồi, phẫu thuật cấy ghép thận là phương pháp được cân nhắc thực hiện. Chỉ cần cuộc phẫu thuật thành công, bạn sẽ có bộ phận thận mới, thực hiện tốt các chức năng cần thiết.
Tuy nhiên, không phải trường hợp nào cũng có thể ghép thận để trị bệnh vì số lượng thận hiến tặng khỏe mạnh rất ít. Ngoài ra, sau ghép thận vẫn có nguy cơ bị đào thải do cơ chế tự đào thải tạng ghép của cơ thể. Bắt buộc phải dùng thuốc ức chế miễn dịch suốt đời, làm tăng nguy cơ mắc các bệnh lý nhiễm trùng nguy hiểm.
2. Chăm sóc tích cực
Bên cạnh tuân thủ phác đồ điều trị của bác sĩ, bệnh nhân suy thận cần kết hợp điều chỉnh lối sống sinh hoạt khoa học, ăn uống lành mạnh để giảm thiểu nguy cơ phát sinh rủi ro, biến chứng.
- Thay đổi thực đơn ăn uống hàng ngày, giảm tiêu thụ đạm, muối, chất béo bão hòa và các loại thực phẩm chứa nhiều kali để giảm áp lực cho thận.
- Uống đủ lượng nước cần thiết trong ngày.
- Vận động tích cực, sinh hoạt đúng giờ giấc nhằm nâng cao sức đề kháng và duy trì cân nặng phù hợp.
- Thường xuyên đo chỉ số đường huyết và huyết áp để sớm phát hiện các bất thường về biến chứng tổn thương thận.
- Nói không với rượu bia, cà phê, thuốc lá...
- Chú ý không sử dụng tùy tiện các loại thuốc không kê đơn như thuốc giảm đau, thuốc chống viêm không steroid...
Phòng ngừa
Để phòng ngừa suy thận, bạn cần duy trì lối sống sinh hoạt lành mạnh thông qua:

- Kiểm soát lượng muối sử dụng hàng ngày, chọn lựa thực phẩm phù hợp.
- Uống đủ lượng nước cần thiết mỗi ngày, trung bình từ 1.5 - 2 lít nước hoặc nhiều hơn tùy theo nhu cầu. Uống đều đặn nhiều lần trong ngày, không được để khát mới uống.
- Tuyệt đối không được nhịn tiểu hoặc đi tiểu trước khi cơ thể phát tín hiệu có nhu cầu để tránh ảnh hưởng đến thận.
- Chủ động thăm khám và điều trị các bệnh mạn tính, kiểm soát chỉ số huyết áp và tiểu đường, tuân thủ dùng thuốc, ăn uống và duy trì hoạt động thể chất trong khả năng cho phép.
Những câu hỏi quan trọng khi đi khám
1. Tôi đang mắc bệnh lý gì?
2. Nguyên nhân khiến tôi bị suy thận?
3. Tôi cần thực hiện các xét nghiệm cần thiết nào để chẩn đoán bệnh suy thận?
4. Tiên lượng đối với tình trạng bệnh của tôi? Thời gian sống còn được bao lâu?
5. Các biến chứng suy thận nguy hiểm có thể xảy ra đối với tôi?
6. Phương pháp điều trị suy thận tốt nhất đối với tình trạng bệnh của tôi?
7. Những rủi ro và lợi ích xoay quanh phác đồ điều trị này?
8. Thuốc trị suy thận loại nào tốt và phù hợp với tôi?
9. Nếu dùng thuốc gây tác dụng phụ tôi cần làm gì để xử lý?
10. Nếu tôi không tiếp nhận điều trị hoặc gián đoạn việc điều trị thì điều gì sẽ xảy ra?
11. Bị suy thận đến mức độ nào thì phải ghép thận? Rủi ro ghép thận có cao không?
12. Lịch hẹn tái khám suy thận bao lâu một lần?
Suy thận là căn bệnh mạn tính đáng lo ngại và có nhiều biến chứng nguy hiểm, thậm chí tử vong nếu không điều trị kịp thời. Do đó, ngay khi phát hiện các triệu chứng bất thường, bạn nên thăm khám chuyên khoa càng sớm càng tốt để được chẩn đoán và tư vấn áp dụng phác đồ điều trị phù hợp với từng giai đoạn, cấp độ.






Giải đáp thắc mắc của độc giả cùng chuyên gia của chúng tôi!