Bệnh Lỵ

Bệnh lỵ là một dạng nhiễm khuẩn đường ruột cấp tính, xảy ra phổ biến ở cả trẻ em lẫn người lớn. Bệnh chủ yếu do trực khuẩn Shigella gây ra với các triệu chứng đặc trưng như tiêu chảy ra phân lẫn máu, đau bụng, nôn mửa và sốt kéo dài... Bệnh có tiên lượng tốt khi được điều trị sớm và đúng cách, nhưng nếu không điều trị, vi khuẩn phát triển mạnh gây biến chứng nhiễm độc, sốc, thậm chí tử vong.
Tổng quan
Lỵ hay kiết lỵ (Dysentery) là tình trạng nhiễm trùng đường ruột do nhiễm vi khuẩn hoặc ký sinh trùng. Bệnh đặc trưng với các triệu chứng rối loạn đường tiêu hóa gây đau bụng, tiêu chảy, nôn mửa, sốt... Bệnh lỵ thường xảy ra do vệ sinh kém và ăn uống thực phẩm bẩn.
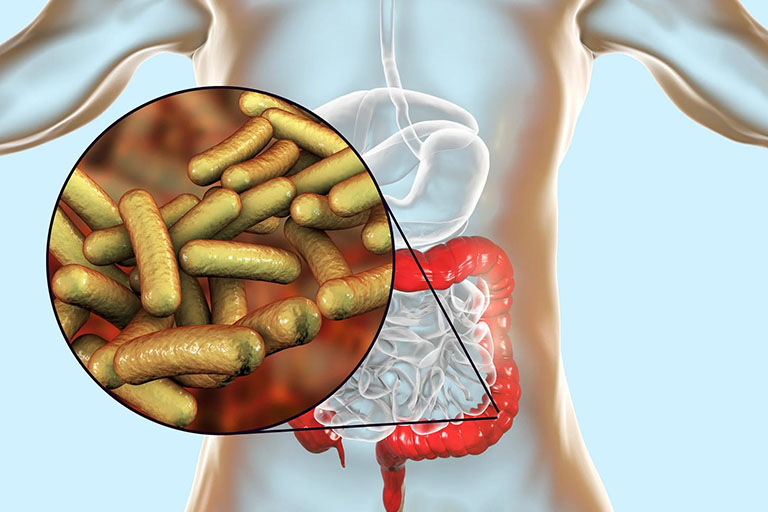
Trong đó, có 2 nhóm vi sinh vật dễ gây bệnh kiết lỵ nhất là nhóm Enterbacteria shigella và nhóm amip Entamoeba histolytica. Chúng có khả năng lây truyền nhanh chóng thông qua tiếp xúc trực tiếp hoặc lây nhiễm thông qua nguồn nước, thực phẩm và môi trường ô nhiễm. Trong đó, bệnh lỵ do trực khuẩn Shigella là phổ biến nhất.
Đây là bệnh lý phổ biến ở mọi đối tượng, nhưng độ tuổi thường gặp nhất là từ 2 - 4 tuổi. Bệnh có thể bùng phát thành dịch do khả năng lây lan nhanh chóng. Điều trị bệnh lỵ chủ yếu kiểm soát các triệu chứng, loại bỏ tác nhân gây bệnh và ngăn ngừa biến chứng. Tuy nhiên, nếu không điều trị kịp thời có thể gây nguy hiểm đến tính mạng.
Phân loại
# Dựa vào tác nhân chính gây bệnh, bệnh lý này được chia làm 2 nhóm chính gồm:
- Kiết lỵ do trực trùng: Do vi khuẩn Shigella gây ra;
- Kiết lỵ do amip: Xảy ra do nhiễm trực khuẩn lỵ amip;
# Dựa trên lâm sàng, bệnh lỵ được phân loại thành nhiều thể khác nhau gồm:
- Loại lỵ trực khuẩn thể lâm sàng
- Lỵ trực khuẩn cấp: gồm thể điển hình, thể không điển hình, thể ẩn và thể dạ dày - tiểu tràng;
- Lỵ trực khuẩn mạn tính;
- Lỵ trực khuẩn không có triệu chứng;
- Loại lâm sàng một số thể bệnh như:
- Thể lỵ trực khuẩn cấp mức độ vừa: gồm 2 giai đoạn khởi phát và toàn phát;
- Thể lỵ trực khuẩn cấp mức độ nặng: gồm:
- Thể tối độc thường xảy ra ở trẻ em đang khỏe mạnh, tiến triển bệnh nhanh ngay từ giai đoạn đầu, kèm theo nhiễm độc thần kinh, sốt cao, co giật, mê sảng, biến chứng trụy tim và tử vong nhanh chóng;
- Thể nhiễm độc nặng xảy ra ở người lớn tuổi hoặc trẻ em suy sinh dưỡng, có thể trạng yếu kém;
- Thể lỵ trực khuẩn viêm dạ dày tiểu tràng cấp;
- Thể lỵ trực khuẩn biến chứng;
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân
Trực khuẩn Shigella là tác nhân hàng đầu gây bệnh kiết lỵ. Đây là loại vi khuẩn gram âm thuộc họ Enterobacteriaceae và được phân loại làm 4 nhóm gồm A (Sh. dysenteriae), B (Sh. flexneri), C (Sh. boydii), D (Sh. sonnei). Trong đó, nhóm A & B là dạng nguy hiểm, dễ phát triển thành dịch và xuất hiện chủ yếu ở những quốc gia đang phát triển. Còn nhóm C & D thường xảy ra ở các nước phát triển với mức độ bệnh nhẹ hơn.

Đặc tính của vi khuẩn Shigella chứa 2 loại độc tố gồm: ngoại độc tố (cơ chế chính gây tiêu chảy do kích thích bài tiết nước và các chất điện giải vào lòng ruột) và nội độc tố (gây biến chứng sốc trên lâm sàng). Con người là nguồn lây duy nhất của trực khuẩn Shigella trong cộng đồng, thông qua 2 con đường:
- Lây trực tiếp: từ người sang người qua đường phân - miệng khi có sự tiếp xúc giữa các thành viên trong gia đình thông qua sinh hoạt chung, trẻ em đi học, đi nhà trẻ, mẫu giáo hoặc quan hệ đồng tính nam;
- Lây gián tiếp: Thông qua ăn uống, sử dụng thực phẩm, nguồn nước, tắm bồn, ao hồ, bể bơi bị nhiễm phân của người bệnh lỵ hoặc nhiễm bệnh thông qua các con vật trung gian như ruồi nhặng, kiến, gián...;
Yếu tố nguy cơ
- Trẻ em trong độ tuổi từ 2 - 4 có nguy cơ mắc bệnh lỵ cao nhất do hệ miễn dịch yếu kém, chưa hoàn thiện;
- Môi trường sống kém vệ sinh, có nguồn nước bị ô nhiễm, sinh sống gần khu vực chứa rác thải...;
- Tiếp xúc trực tiếp với trực khuẩn Shigella như chạm vào bề mặt, vật dụng chứa vi khuẩn hoặc thay tã lót cho trẻ bị tiêu chảy do kiết lỵ;
- Bệnh lỵ dễ bùng phát thành dịch ở những khu vực đông người như khu chung cư, trường tiểu học, trường mầm non, cơ sở giữ trẻ, khu nhà tập thể, viện dưỡng lão...;
- Các quốc gia có điều kiện y tế, vệ sinh kém, không có nước sạch, sử dụng nguồn nước bẩn để sinh hoạt, nấu ăn...;
Triệu chứng và chẩn đoán
Triệu chứng
Các triệu chứng bệnh lỵ thường bùng phát sau 1 - 3 ngày kể từ thời điểm nhiễm trực khuẩn. Điển hình như một số dấu hiệu sau với tiến triển qua 3 giai đoạn gồm:

Thời kỳ ủ bệnh
Đây là giai đoạn chưa có triệu chứng rõ rệt vì vi khuẩn đang trong giai đoạn sinh sôi, phát triển hay còn được gọi là thời kỳ ủ bệnh.
Thời kỳ khởi phát
Các triệu chứng trong giai đoạn này thường không đặc hiệu và kéo dài trong khoảng 1 - 3 ngày.
- Sốt cao từ 37,5 - 39 độ C kèm theo cảm giác ớn lạnh;
- Nghiêm trọng hơn có thể gây co giật;
- Đau bụng dữ dội kiểu quặn thắt từng cơn;
- Tiêu chảy, đi ngoài phân lỏng và có dấu hiệu mất nước;
- Chán ăn, mệt mỏi, buồn nôn, nôn ói liên tục;
- Đau mỏi cơ, đau nhức xương khớp toàn thân;
Một số trường hợp mắc bệnh lỵ với bệnh lý nền như thể trạng suy kiệt, suy dinh dưỡng, suy giảm miễn dịch và người lớn tuổi... có thể rơi vào trạng thái nguy kịch và cần cấp cứu kịp thời.
Các triệu chứng bệnh lỵ do amip cũng khá giống với trực khuẩn Shigella, nhưng ít sốt hoặc không sốt kèm theo đau 2 bên hố chậu, phân nhầy dính. Chúng còn có khả năng di chuyển hòa vào dòng máu và lây lan khắp các tạng trong cơ thể, tồn tại ngay cả khi các triệu chứng bệnh đã thuyên giảm, đến khi gặp điều kiện thuận lợi hệ miễn dịch yếu đi sẽ tái phát bệnh trở lại.
Thời kỳ toàn phát
Các triệu chứng trong giai đoạn toàn phát thường nghiêm trọng và dễ biến chứng hơn, gây ra:
- Sốt cao, mệt mỏi, suy sụp thể trạng và tinh thần, mặt hốc hác, xanh xao, môi khô, lưỡi bẩn, hơi thở có mùi hôi;
- Đau quặn bụng từng cơn kéo dài và đau thắt vùng trực tràng;
- Thường xuyên mót rặn gây cảm giác muốn đi đại tiện liên tục;
- Tần suất đại tiện tăng bất thường, khoảng 20 40 lần/ ngày, phân có lẫn máu;
Chẩn đoán
Nếu chỉ dựa vào các triệu chứng lâm sàng kể trên sẽ rất khó để chẩn đoán bệnh lỵ vì các triệu chứng thường không đặc hiệu. Do đó, cần tiến hành thêm một số xét nghiệm cần thiết khác sau để chẩn đoán bệnh chính xác.
- Xét nghiệm máu;
- Xét nghiệm phân nuôi cấy và định danh vi khuẩn;
- Soi trực tràng phát hiện các tổn thương;
- Kỹ thuật huyết thanh chẩn đoán;
- Xét nghiệm công thức máu;
- Xét nghiệm PCR;
- Liệu pháp miễn dịch huỳnh quang trực tiếp;
Bên cạnh chẩn đoán xác định, chẩn đoán phân biệt bệnh lỵ với các bệnh lý khác cũng rất cần thiết nhằm đảm bảo áp dụng điều trị đúng phương pháp:
- U đại tràng, ung thư đại tràng;
- Viêm ruột thừa cấp;
- Chứng lồng ruột;
- Chứng viêm đại tràng do các loại vi khuẩn khác như Salmonella enteritidis, Clostridium difficile, Yersinia enterocolitica, Entemoeba histolitica, EHEC, EIEC...;
- Tiêu chảy do các nguyên nhân khác như:
- Ngộ độc thực phẩm;
- Rối loạn tiêu hóa;
- Bệnh Crohn;
- Hội chứng ruột kích thích;
- Các bệnh về buồng trứng, tử cung như u xơ hoặc áp xe tiền liệt tuyến;
- ...
Biến chứng và tiên lượng
Kiết lỵ do nhiễm trực khuẩn là bệnh lý nguy hiểm, có nguy cơ gây tử vong nếu không điều trị kịp thời. Cụ thể một số biến chứng do bệnh lỵ gây ra như:
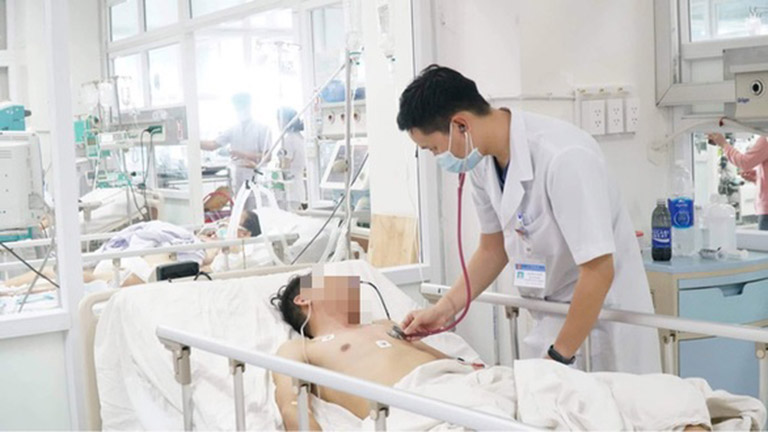
- Biến chứng tại ruột: Thường xảy ra ở những bệnh nhân mắc bệnh tiến triển đến giai đoạn nặng. Chẳng hạn như xuất huyết ruột, thủng ruột, lồng ruột, hoại tử ruột, viêm phúc mạc và giãn đại tràng...;
- Biến chứng bội nhiễm: Nhiễm khuẩn Shigella không chỉ gây bệnh lỵ mà còn phát sinh biến chứng bội nhiễm gây viêm nhiễm ở nhiều cơ quan khác như viêm phổi, viêm đường tiết niệu, viêm túi mật, nhiễm trùng huyết (thường ở bệnh nhân AIDS), tạo điều kiện nhiễm nấm Candida ruột...;
- Biến chứng toàn thân: Bệnh kiết lỵ giai đoạn nặng gây các biến chứng cực kỳ nguy hiểm (tỷ lệ hiếm) như:
- Co giật, trụy tim mạch, nhiễm độc thần kinh và gây viêm tắc động - tĩnh mạch;
- Hội chứng tan máu - ure huyết gây tác động tiêu cực làm suy giảm chức năng thận và hệ thống đông máu;
- Hội chứng Reiter xuất hiện sau khi trị khỏi lỵ trực khuẩn khoảng 2 - 3 tuần. Đặc trưng với tam chứng gồm viêm niệu đạo, viêm khớp, viêm kết mạc mắt...;
- Nhiễm chủng lỵ trực khuẩn S. flexneri làm tăng nguy cơ biến chứng viêm khớp phản ứng;
- Di chứng hậu kiết lỵ: Sau điều trị bệnh lỵ, có không ít trường hợp phát sinh bệnh lý viêm đại tràng mạn tính;
Tuy bệnh lý được đánh giá khá nguy hiểm nhưng tiên lượng khá tốt nếu được phát hiện sớm và điều trị kịp thời. Đa phần các trường hợp bệnh lỵ đều đáp ứng tốt với phác đồ được chỉ định và khỏi bệnh nhanh khoảng 1 - 2 tuần. Ngược lại, nếu không điều trị sớm và đầy đủ, đúng phương pháp sẽ có nguy cơ cao nhiễm độc kéo dài và dẫn đến tử vong (tỷ lệ từ 1 - 10% tùy từng chủng vi khuẩn);
Điều trị
Điều trị bệnh lỵ hiệu quả bằng phác đồ kháng sinh đặc hiệu nhằm tiêu diệt và loại bỏ vi khuẩn, kết hợp điều trị triệu chứng, kiểm soát tiến triển bệnh và ngăn ngừa biến chứng.
1. Phác đồ kháng sinh
Hiện nay, hầu hết các trường hợp bị bệnh lỵ do trực khuẩn hoặc amip đều đáp ứng tốt với thuốc kháng sinh. Việc chỉ định dùng thuốc kháng sinh dựa vào kinh nghiệm chuyên môn, phù hợp với chủng lỵ phân lập và mức độ bệnh ở từng trường hợp.

Sử dụng thuốc kháng sinh cần tuân thủ nguyên tắc không phối hợp quá nhiều loại và không được dùng kéo dài. Điển hình như các loại sau:
- Ciprofloxacin: Dùng dưới dạng uống với liều khuyến cáo:
- Trẻ em: 15mg/ kg/ lần x 2 lần/ ngày, dùng trong vòng 3 ngày;
- Người lớn: 500mg/ lần x 2 lần/ ngày, dùng trong vòng 3 ngày;
- Azithromycin: Dùng dưới dạng uống với liều:
- Trẻ em: 12mg/ kg trong ngày đầu tiên, giảm xuống còn 6mg/ kg trong vòng 4 ngày tiếp theo;
- Người lớn: Dùng liều 1g duy nhất 1 lần trong ngày;
- Ceftriazon: Dùng dưới dạng tiêm tĩnh mạch với liều như sau:
- Trẻ em: 50 - 100mg/ kg/ ngày, dùng trong 2 - 5 ngày;
- Người lớn: 2g/ ngày, dùng trong 2 - 5 ngày;
2. Điều trị triệu chứng
Hỗ trợ điều trị các triệu chứng kiết lỵ nhằm kiểm soát tiến triển bệnh, ngăn ngừa biến chứng và giúp người bệnh thoải mái hơn.
Cải thiện mất nước, cân bằng điện giải
Bệnh nhân sẽ được thăm khám, xác định mức độ mất nước, rối loạn điện giải và nguy cơ biến chứng để tiến hành bù chất lỏng với lượng cần thiết.
- Trường hợp mất nước nhẹ: Cho bệnh nhân dùng Oresol (ORS - Oral rehydration solution). Có thể thay bằng nước lọc hoặc nước cháo pha một nhúm muối nhỏ nếu không có sẵn oresol;
- Trường hợp mất nước trung bình & nặng: Kết hợp vừa uống ORS vừa truyền dịch qua đường tĩnh mạch để giảm nguy cơ biến chứng. Các loại dịch truyền tĩnh mạch thường dùng là Ringer lactat, glucose 5%, natri clorua 0.9%...;
- Trường hợp thiếu hụt kali:
- Bổ sung kali dạng uống Kaleorid liều 2 - 4g/ ngày;
- Truyền tĩnh mạch kaliclorua với lượng phù hợp tùy theo mức độ thiếu hụt kali;
- Nếu có biến chứng nhiễm toan được chỉ định bổ sung natri bicarbonat;
Hạ sốt
Sốt cao khi bị kiết lỵ có thể biến chứng co giật, lên cơn động kinh và mất ý thức, thậm chí tử vong nếu không hạ sốt kịp thời, nhất là ở trẻ em. Do đó:
- Uống thuốc Paracetamol 20 - 30mg/ kg/ 24 giờ;
- Dùng thuốc an thần Gardenal liều 2 - 4mg/ kg/ ngày;
- Các mẹo giảm sốt hỗ trợ như chườm lạnh, quạt mát, xoa cồn...;
Kiểm soát và hỗ trợ tim mạch
Trong trường hợp kiết lỵ nghiêm trọng, có các triệu chứng rối loạn mạch, nhịp tim sẽ được chỉ định dùng:
- Spartein 0.05mg tương đương 1 - 2 ống/ ngày, dùng dưới dạng tiêm bắp;
- Trường hợp nhịp tim nhanh chỉ định dùng Uabain 1/4mg, truyền tĩnh mạch chậm 250ml dung dịch glucose 5%;
Hỗ trợ trợ lực cho bệnh nhân kiết lỵ
Với các chỉ định y tế sau:
- Dùng vitamin B1 liều khuyến cáo 30 - 50mg/ ngày dạng tiêm hoặc uống;
- Dùng vitamin C liều 500mg/ ngày dạng uống hoặc tiêm tĩnh mạch;
Cải thiện các triệu chứng khác
- Chườm ấm giảm đau bụng;
- Thụt tháo bằng dung dịch thuốc tím 0.02%, liều 100 - 150ml/ ngày trong trường hợp phân chậm thành khuôn;
- Uống dung dịch axit chlohydric + pepsin mỗi lần 1 thìa trước bữa ăn 15 phút hoặc dùng viên nang neopeptine liều 1 viên/ lần, dùng 2 lần/ ngày nếu bệnh nhân có biểu hiện chán ăn;
Chế độ dinh dưỡng
Trong quá trình điều trị kiết lỵ, yếu tố dinh dưỡng cũng đóng vai trò quan trọng không kém với dùng kháng sinh. Nguyên tắc ăn uống cho bệnh nhân kiết lỵ như sau:

- Ưu tiên ăn thức ăn lỏng, mềm, dễ tiêu và chứa đủ các dưỡng chất cần thiết. Càng về những ngày cuối của quá trình điều trị, có thể ăn đặc dần sau đó quay về ăn uống bình thường.
- Tránh những món ăn thô, cứng, khó tiêu, chế biến nhiều dầu mỡ, đậm vị, thực phẩm tanh hôi;
- Không nhịn đói quá 24 tiếng và không ăn hạn chế quá 3 - 4 ngày;
- Chia nhỏ các bữa ăn, ăn nhiều bữa phụ thay vì ăn quá nhiều trong một bữa, riêng với trẻ sơ sinh nên tăng cường cho bú sữa mẹ;
Sau khi điều trị kiết lỵ tại bệnh viện, bệnh nhân sẽ được cho ra về khi không còn triệu chứng bệnh, không còn tiêu chảy, nôn ói, sức khỏe phục hồi ổn định, ăn uống lại bình thường. Khi về nhà vẫn cần phải theo dõi thường xuyên cho đến khi khỏi bệnh hoàn toàn.
Phòng ngừa
Hiện nay, y học chưa ghi nhận có loại vắc xin đặc hiệu nào phòng ngừa được bệnh lỵ. Cũng đã có một số loại vắc xin dự phòng nhưng chưa được nghiên cứu kỹ. Do đó, giải pháp phòng ngừa bệnh kiết lỵ tốt nhất vẫn là dựa vào hạn chế các con đường lây nhiễm bệnh.

- Chỉ sử dụng nguồn nước sạch, đã qua xử lý đúng quy trình và hợp vệ sinh.
- Ăn chín uống sôi, đảm bảo vệ sinh an toàn thực phẩm, nhất là với các loại thực phẩm sống như rau xanh, trái cây. Đồng thời, chủ động kiểm soát các loại thực phẩm trước khi dung nạp vào cơ thể.
- Rửa tay thường xuyên bằng xà phòng diệt khuẩn, nhất là trước khi ăn và sau khi đi vệ sinh.
- Phát quang cây cối xung quanh nhà, dọn dẹp, lau dọn và giữ vệ sinh không gian sinh hoạt, loại bỏ ruồi nhặng, gián, kiến giảm nguy cơ lây truyền vi khuẩn Shigella.
- Phân loại và xử lý rác thải theo đúng quy định an toàn, không vứt rác bừa bãi ra môi trường, nhất là nguồn nước để tránh nguy cơ lây nhiễm bệnh cho cộng đồng.
- Tăng cường tuyên truyền công tác phòng ngừa và điều trị bệnh kiết lỵ, nâng cao ý thức giữ vệ sinh cá nhân cũng như vệ sinh cho mọi người.
- Thăm khám sớm để được chẩn đoán và điều trị bệnh lỵ kịp thời, xử lý bệnh triệt để là giải pháp hiệu quả nhất giúp giảm thiểu thấp nhất nguy cơ lây lan bệnh.
Những câu hỏi quan trọng khi đi khám
1. Tôi bị tiêu chảy, nôn mửa kéo dài có phải do bệnh kiết lỵ không?
2. Nguyên nhân khiến tôi mắc bệnh lỵ?
3. Bệnh lỵ do vi khuẩn nào gây ra? Lây qua con đường nào?
4. Bệnh kiết lỵ có nguy hiểm không?
5. Các xét nghiệm chẩn đoán bệnh kiết lỵ tôi cần thực hiện?
6. Tiên lượng tình trạng bệnh lỵ của tôi có nghiêm trọng không?
7. Phương pháp điều trị bệnh kiết lỵ tốt nhất dành cho trường hợp bệnh của tôi?
8. Dùng thuốc kháng sinh trị bệnh lỵ lâu ngày có gây tác dụng phụ không? Cách xử lý tác dụng phụ?
10. Tôi cần có chế độ ăn uống và chăm sóc như thế nào trong quá trình điều trị kiết lỵ?
Bệnh lỵ xảy ra phổ biến ở cả trẻ em và người lớn. Tiên lượng bệnh khá tốt nếu được điều trị sớm và chăm sóc tích cực. Ngược lại, nếu không điều trị sẽ gây ra nhiều hệ lụy, biến chứng khó lường cho sức khỏe, đe dọa cả tính mạng. Bởi vậy, hãy thực hiện một lối sống lành mạnh, vệ sinh trong cả sinh hoạt lẫn ăn uống và chủ động điều trị sớm ngay khi phát hiện các triệu chứng bất thường.
Tham khảo thêm:
- Bệnh Tả: Tổng quan, nguyên nhân, điều trị & phòng ngừa
- Bị tiêu chảy liên tục nhiều ngày là bệnh gì, phải làm sao?