Hội Chứng Thận Hư

Hội chứng thận hư là một dạng hội chứng lâm sàng và sinh hóa, gây tổn thương thận, đặc trưng bởi tình trạng thận bài tiết protein vào nước tiểu quá mức. Hội chứng này có thể xảy ra ở bất kỳ đối tượng nào, tiến triển nhanh, tăng nguy nhiễm trùng và nhiều biến chứng khó lường khác nếu không điều trị kịp thời. Phác đồ điều trị hiện nay chủ yếu là điều trị căn nguyên gây bệnh và dùng thuốc kiểm soát triệu chứng.
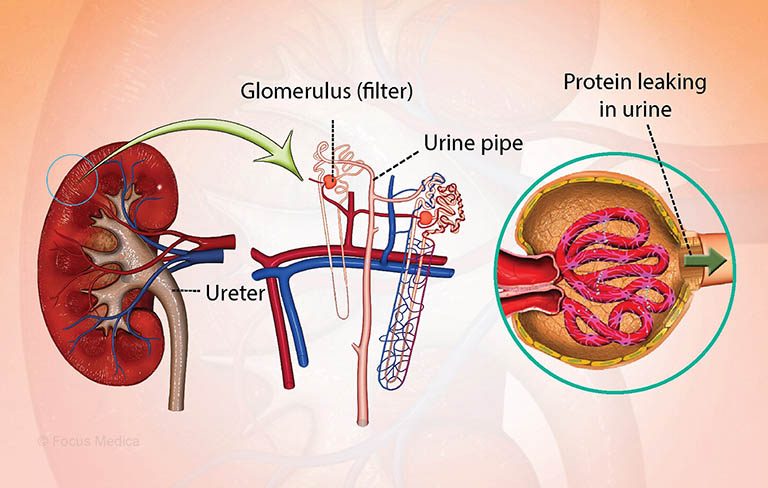
Tổng quan
Hội chứng thận hư (Nephrotic Syndrome) là một dạng rối loạn chức năng thận do tổn thương cầu thận. Đặc trưng với tình trạng thận bài tiết nhiều protein vào nước tiểu (protein niệu), giảm protein máu, tăng lipid máu, phù người và tiểu ra mỡ. Bệnh lý này có nguy cơ xảy ra sau đợt nhiễm trùng, tác dụng phụ của thuốc hoặc hiện tượng nhiễm độc thai nghén.
Bệnh có thể xảy ra ở bất kỳ đối tượng nào, kể cả trẻ em lẫn người trưởng thành. Tỷ lệ biến chứng và tử vong của bệnh khoảng 15 - 50% tùy theo tiến triển bệnh. Thận hư là một hội chứng khá nguy hiểm, cần được phát hiện sớm và can thiệp điều trị kịp thời bằng phương pháp phù hợp.
Nguyên nhân và yếu tố nguy cơ
Theo nhiều nghiên cứu khoa học, các chuyên gia cho rằng cơ chế bệnh sinh hội chứng thận hư là do sự rối loạn đáp ứng miễn dịch, kích thích làm tăng tính thấm của màng đáy cầu thận đối với albumin.
Ở trạng thái chức năng thận bình thường, thành mao mạch cầu thận có nhiệm vụ lọc và ngăn chặn huyết tương rò rỉ ra nước tiểu. Nhưng với người bị hội chứng thận hư, kích thước lỗ lọc bị thay đổi khiến protein thoát vào nước tiểu. Tình trạng tăng protein niệu, giảm protein máu làm tăng áp lực keo huyết tương và làm giảm thể tích tuần hoàn bên trong các lòng mạch, giảm thể tích nước gây phù.
Có nhiều nguyên nhân và yếu tố nguy cơ gây ra tổn thương cầu thận cũng như rối loạn miễn dịch, phát sinh hội chứng thận hư như:
Hội chứng thận hư nguyên phát
Còn được gọi là hội chứng thận hư đơn thuần, thận hư nhiễm mỡ hay bệnh lý cầu thận tổn thương tối thiểu. Trường hợp bệnh này chiếm khoảng 20% trên tổng số các trường hợp mắc hội chứng thận hư. Nguyên nhân gây bệnh chủ yếu xuất phát từ các bệnh lý cầu thận nguyên phát như:
- Viêm cầu thận màng;
- Viêm cầu thận khu trú hoặc từng phần;
- Viêm cầu thận;
- Viêm cầu thận xơ cứng;
- Viêm cầu thận tăng sinh;
- Viêm cầu thận lan tỏa;
- Viêm cầu thận vô căn;
Trong tất cả những thể bệnh viêm cầu thận này, viêm cầu thận tăng sinh hình liềm và viêm cầu thận tăng sinh lan tỏa là các thể viêm cầu thận cấp có tiến triển bệnh cực kỳ nhanh chóng, triệu chứng lâm sàng luôn bộc phát ở mức nghiêm trọng, thậm chí gây tử vong nếu không điều trị kịp thời.
Hội chứng thận hư thứ phát
Ở nhóm nguyên nhân thứ phát, hội chứng thận hư chủ yếu xuất phát từ các bệnh lý và vấn đề sức khỏe khác như:
- Các bệnh lý hệ thống:
- Lupus ban đỏ hệ thống;
- Ban dạng thấp;
- Các bệnh mạch máu hệ thống như u hạt Wegener, viêm thành mạch dị ứng, cryglobulin máu hỗn hợp, viêm đa vi động mạch, viêm nút quanh động mạch. ..;
- Các bệnh về rối loạn chuyển hóa:
- Đái tháo đường;
- Bệnh thận dạng bột (amyloidosis), đặc trưng với tình trạng lắng đọng vô số các chất dạng tinh bột;
- Bệnh thận sau nhiễm khuẩn:
- Vi khuẩn: giang mai, liên cầu khuẩn, vi khuẩn gây viêm màng tim bán cấp, áp xe nội tạng...;
- Virus: cytomegalo virus, virus viêm gan B & C, virus HIV...;
- Ký sinh trùng: sán máng, sốt rét, toxoplasma...;
- Nhiễm độc: Thường là từ một số loại hóa chất hoặc thuốc như:
- Muối thủy ngân vô cơ;
- Thuốc lợi tiểu thủy ngân;
- Muối vàng;
- Các kim loại nặng khác;
- Trimethadione paramethadione;
- Thuốc kháng viêm non - steroid;
- Thuốc penicillamin, catoprin, lithium, probenecid, ripampicin, phenindion, tolbutamid, chlopropamid...;
- Dị ứng:
- Nọc ong
- Nọc rắn
- Phản ứng dị ứng quá mẫn;
- Các bệnh thận do di truyền:
- Bệnh Fabry;
- Hội chứng thận hư bẩm sinh (thường xảy ra ở trẻ sau khi sinh hoặc trong vòng 3 tháng đầu sau sinh);
- Hội chứng Alport;
- Bệnh hồng cầu hình liềm;
- Hội chứng móng & xương bánh chè;
- Các bệnh ung thư:
- Ung thư bạch cầu lympho;
- Ung thư phủ tạng;
- U tủy xương;
- Bệnh Hodgkin;
- Các khối u lớn ở lồng ngực hoặc ổ bụng;
- Các khối u đặc gây bệnh cầu thận màng;
- Một số nguyên nhân khác:
- Các bệnh tim mạch như xơ hóa mạch hệ thống, viêm ngoại tâm mạc, tắc mạch thận hoặc xảy ra ở một số trường hợp nối shunt...;
- Các bệnh về máu;
- Bệnh Takayasu;
- Người từng có tiền sử ghép thận;
- Phụ nữ mang thai;
- Dị ứng khi tiêm vắc xin;
- Bệnh nhân đang điều trị interferon;
- ...
Triệu chứng và chẩn đoán
Triệu chứng
Bản chất của hội chứng thận hư là do tổn thương tối thiểu xảy ra ở cầu thận và viêm cầu thận màng. 2 yếu tố này gây tăng protein niệu và giảm protein máu. Do protein bị bài tiết qua nước tiểu quá nhiều, trong khi gan không đủ khả năng tổng hợp lại protein để bù đắp lượng thiếu hụt.
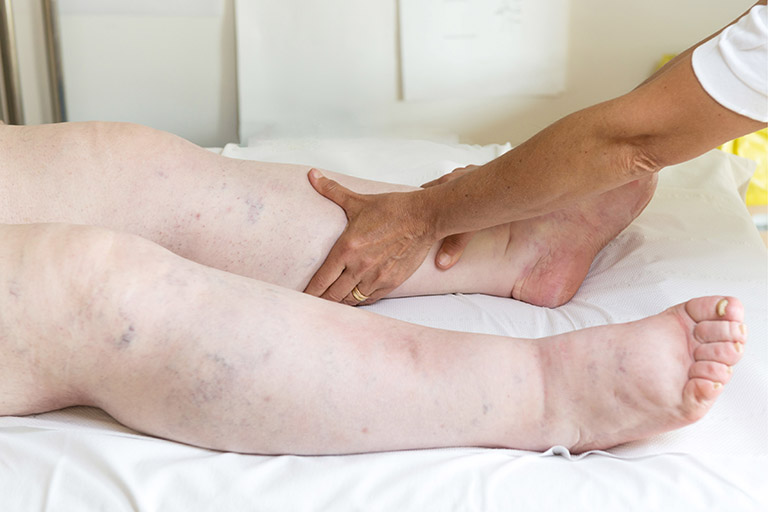
Tình trạng này gây ra một số triệu chứng lâm sàng đăc trưng ở bệnh nhân mắc hội chứng thận hư như:
- Phù:
- Bệnh nhân có thể phù cục bộ tại một số vị trí như mí mắt, cơ quan sinh dục hoặc phù toàn thân, với tiến triển nhanh chóng và nghiêm trọng;
- Tính chất phù là trắng, mềm, ấn lõm, dấu ấn lõm giữ lại lâu;
- Một vài ca bệnh phù nặng còn có dấu hiệu tràn dịch đa màng như màng phổi, màng tim, màng bụng, màng não, màng tinh hoàn...;
- Dịch phù là dịch không thấm, không màu và có nồng độ albumin thấp. Do đó, lượng albumin máu càng giảm mức độ phù sẽ càng nặng;
- Bệnh nhân hội chứng thận hư phù nặng thường tăng trọng lượng rất nhanh, có thể tăng hơn 10kg;
- Tiểu ít: Giảm tần suất tiểu tiện do nước tiểu cô đặc, lượng nước tiểu ít hơn bình thường, < 500ml/ 24 giờ, dao trong khoảng vài trăm ml;
- Các triệu chứng toàn thân:
- Da dẻ xanh xao do thiếu máu;
- Mệt mỏi, suy nhược cơ thể;
- Ăn uống kém;
- Các triệu chứng riêng biệt của từng nguyên nhân gây bệnh: Thường xuất hiện rõ ràng ở các bệnh nhân có nguyên nhân gây bệnh thứ phát:
- Đối với bệnh lupus ban đỏ hệ thống: kèm theo triệu chứng đau khớp, phát ban đỏ hình cánh bướm;
- Đối với bệnh viêm thành mạch dị ứng: gây xuất huyết thể chấm đối xứng ở hai bên cẳng chân, kèm theo các triệu chứng rối loạn tiêu hóa, đau khớp...;
Chẩn đoán
Bên cạnh đánh giá các triệu chứng lâm sàng trên để nhận định sơ về tình trạng sức khỏe và vấn đề bệnh lý mà người bệnh đang mắc phải, bác sĩ cũng sẽ yêu cầu thực hiện thêm một vài xét nghiệm cận lâm sàng cần thiết để đưa ra kết luận chính xác nhất về hội chứng thận hư, nguyên nhân gây bệnh cũng như cách điều trị phù hợp.
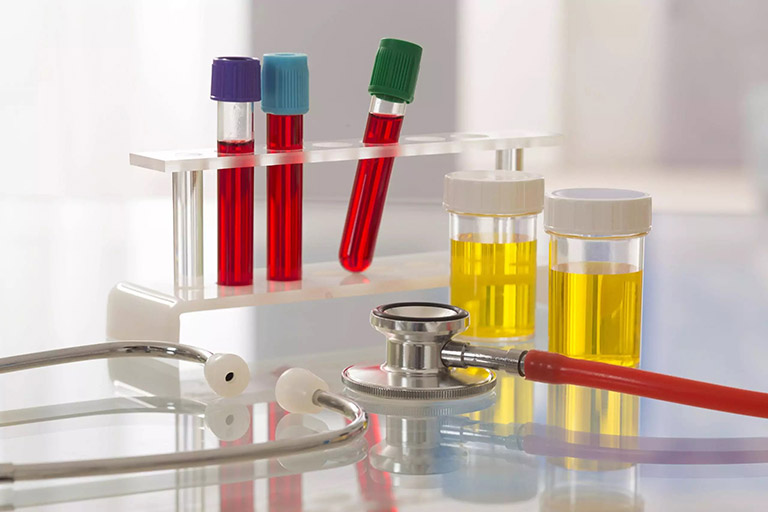
- Xét nghiệm nước tiểu: Đây là biện pháp chẩn đoán quan trọng giúp đánh giá các bất thường trong nước tiểu như:
- Phát hiện số lượng lớn protein trong nước tiểu, còn globulin chỉ chiếm 20%;
- Phát hiện mỡ như trụ mỡ, thể lưỡng chiết quang (bản chất là các cholesterol ester) trong nước tiểu;
- Phát hiện bạch cầu, nhưng thường không nhiễm khuẩn;
- Xét nghiệm máu: Giúp đánh giá các chỉ số quan trọng trong máu chẩn đoánhội chứng thận hư, gồm:
- Nồng độ protein máu giảm thấp < 60g/l, thậm chí < 40g/l;
- Nồng độ albumin máu giảm < 30g/l hoặc 20g/l, đo tỷ lệ A/G (albumin / globulin) < 1;
- Nồng độ các hoạt chất khác như a2 globulin > 12%, gamma globulin giảm hoặc nếu hội chứng thận hư do bệnh viêm cầu thận lupus chỉ số này có xu hướng tăng cao;
- Chỉ số lipid máu tăng, trong đó cholesterol > 6.5 mmol/l hoặc chạm ngưỡng 15mmol/l;
- Chỉ số natri máu thấp;
- Tốc độ lắng máu tăng do tỷ lệ albumin và globulin mất cân bằng;
- Ngoài ra, xét nghiệm máu còn giúp phát hiện các triệu chứng bệnh nguyên ở hội chứng thận hư thứ phát như:
- Xuất hiện kháng thể kháng nhân đối với bệnh lupus ban đỏ hệ thống;
- Có các tế bào hargrave dương tính;
- Chỉ số ASK và ASLO dương tính ở bệnh nhân bị viêm cầu thận cấp sau đợt nhiễm liên cầu khuẩn;
Theo các quy ước chính thống, một người được chẩn đoán mắc hội chứng thận hư khi có các yếu tố sau:
- Phù người;
- Tăng nồng độ protein trong nước tiểu (³ 3,5g/24giờ);
- Giảm nồng độ protein trong máu (< 60g/l) và tăng albumin máu (<30g/l);
- Rối loạn globulin huyết thanh;
- Tăng lipid máu;
- Tăng Na+ và giảm Ca++ trong máu;
- Tăng hematocrit, giảm antithrombin III;
- Rối loạn nội tiết do giảm hormone tuyến giáp;
Chỉ cần có 2/8 yếu tố, trong đó 2 yếu tố bắt buộc có giá trị quyết định chính là chỉ số protein niệu và protein máu. Còn các yếu tố khác dù không đạt vẫn có thể chẩn đoán là hội chứng thận hư được.
Biến chứng và tiên lượng
Hội chứng thận hư kéo dài không được điều trị hoặc điều trị không đúng cách sẽ gây rối loạn sinh hóa nghiêm trọng do mất quá nhiều protein vào nước tiểu. Một số biến chứng thường gặp như:
- Suy giảm chức năng thận: Tình trạng mất cân bằng các chất điện giải, giảm thể tích máu và nước kéo dài có thể biến chứng làm suy giảm chức năng thận, gây suy thận cấp vô niệu.
- Suy dinh dưỡng: Thất thoát protein vào nước tiểu quá nhiều nhưng cơ thể lại không tổng hợp đủ protein để bù vào lượng thiếu hụt dẫn đến suy dinh dưỡng. Bất kể đối tượng nào từ trẻ em cho đến người lớn đều có thể gặp biến chứng này.
- Tắc nghẽn mạch: Thường gặp nhất là nghẽn tĩnh mạch thận, một trong những biểu hiện điển hình ở bệnh viêm cầu thận màng. Tình trạng này kéo dài có thể gây suy giảm chức năng lọc của thận, tiến triển suy thận nhanh chóng. Một số trường hợp nghiêm trọng còn phải cắt cụt chi do hiện tượng tăng quá trình đông máu.
- Trụy mạch: Những bệnh nhân bị giảm thể tích máu nghiêm trọng do lạm dụng thuốc lợi tiểu có thể gây trụy mạch, tử vong nếu không điều trị kịp thời.
- Nhiễm khuẩn: Giảm chỉ số IgM và rối loạn globulin trong huyết thanh ở bệnh nhân hội chứng thận hư có thể gây ra hàng loạt các hiện tượng viêm nhiễm như nhiễm khuẩn đường tiết niệu, viêm mô tế bào, bệnh zona thần kinh, nhiễm khuẩn huyết phế cầu, viêm phúc mạc tiên phát...
- Tụt canxi máu: Chỉ số canxi máu giảm đột ngột ở người bị hội chứng thận hư do hệ lụy giảm protein máu. Hậu quả làm phát sinh cơn tetany, đặc trưng với các triệu chứng như đau bụng, tiêu chảy, đau nhức cơ bắp, suy nhược cơ thể, chuột rút, tê bì, khó thở...
- Tác dụng phụ thuốc Cortioid: Điều trị hội chứng thận hư bằng thuốc Corticoid lâu dài có thể gây tác dụng phụ biến chứng trên xương của người già. Nếu không xử lý kịp thời có thể gây tử vong do biến chứng suy thượng thận cấp.
Tiến lượng hội chứng thận hư ở trẻ em khá tốt, khoảng 80 - 90% trẻ phục hồi sức khỏe hoàn toàn sau điều trị. Tuy nhiên, ở người lớn tỷ lệ này thường thấp hơn chỉ khoảng 50 - 70%. Có không ít trường hợp kém đáp ứng với phác đồ điều trị, đẩy nhanh tiến triển suy thận.
Tình trạng này thường xảy ra ở người lớn tuổi, mắc các thể bệnh đơn thuần hoặc không đơn thuần, cách điều trị và chăm sóc không phù hợp, nhất là điều kiện kinh tế gia đình.
Điều trị
Tùy theo từng trường hợp cụ thể với nguyên nhân, triệu chứng và tiến triển biến chứng mà bác sĩ sẽ chỉ định phác đồ điều trị phù hợp với từng bệnh nhân.
1. Điều trị nguyên nhân
Phác đồ điều trị hội chứng thận hư thường được áp dụng nhất là dùng thuốc nhằm loại bỏ nguyên nhân. Cụ thể là dùng thuốc ức chế miễn dịch để cải thiện tổn thương cầu thận do các phức hợp miễn dịch. Một số loại thuốc thường dùng như:
- Corticoid:
- Loại thuốc: Prednisolon viên 5mg và Methylprednisolon viên 4mg/ 6mg là 2 loại được dùng phổ biến nhất.
- Liều thuốc:
- Liều tấn công: 2mg/kg/24 giờ đối với trẻ em. 1 - 1.5mg/kg/24 giờ đối với người lớn. Dùng liên tục trong vòng 8 - 12 tuần. Chỉ uống 1 lần duy nhất sau bữa ăn sáng, khoảng 8 giờ;
- Liều duy trì: Giảm nửa liều còn 0.5mg/kg/24 giờ và duy trì trong vòng 4 - 6 tháng. Sau giai đoạn này, uống cách ngày 10mg trong vòng 2 - 4 tháng nữa mới được ngưng thuốc. Trước khi ngưng thuốc hẳn, bệnh nhân sẽ được tiêm bắp ACTH liều 1mg/ ngày trong vòng 2 ngày nhằm kích thích chức năng tuyến thượng thận làm nhiệm vụ bài tiết corticoid;
- Cyclophosphamid: Đây cũng là loại thuốc ức chế miễn dịch nhóm alkin hóa thường dùng trong điều trị hội chứng thận hư. Loại biệt dược thường dùng là Endoxan dạng viên 50mg. Liều dùng khuyến cáo 2mg/kg/24 giờ, dùng khoảng 2 tháng;
- Cyclosporin: Đây là thuốc ức chế miễn dịch khá mạnh, có 2 biệt dược phổ biến là Sandimim viên 25 - 50 - 100mg và Neoral viên 15 - 50 - 100mg. Liều dùng khuyến cáo 100mg/ 24 giờ. Nhóm thuốc này thường được chỉ định dùng trong trường hợp hội chứng thận hư kháng Corticoid;
- Clorambucin: Loại này cũng là thuốc ức chế miễn dịch thuộc nhóm alkin hóa, liều khuyến cáo 4 - 8mg/ ngày. Thời gian dùng trung bình từ 3 - 6 tuần;
- Mecophenolat mofetin: Biệt dược chính là Cellcep, vẫn còn đang trong quá trình nghiên cứu công dụng trong điều trị hội chứng thận hư kháng Corticoid;
Lưu ý, điều trị hội chứng thận hư bằng các loại thuốc trên tuy đem lại hiệu quả cao với khả năng đáp ứng tốt nhưng các tác dụng phụ và biến chứng do thuốc gây ra cũng rất nhiều, gây ảnh hưởng không nhỏ đến sức khỏe bệnh nhân. Do đó, chỉ được dùng thuốc khi có chỉ định và tuân thủ tuyệt đối liều dùng, cách dùng để ngăn ngừa rủi ro hoặc thông báo cho bác sĩ để được xử lý kịp thời.
2. Điều trị triệu chứng
Kiểm soát triệu chứng hội chứng thận hư bằng các biện pháp sau:
- Phù:
- Dùng thuốc lợi tiểu nhằm đảm bảo duy trì lượng nước tiểu luôn trong mức ổn định, khoảng 1.5 - 2 lít/ 24 giờ. Dùng thuốc qua đường uống với liều tối đa 120mg. Các loại phổ biến như: Hydrochlorothiazide, Chlorothiazide, Spironolactone (Aldactone)...;
- Trường hợp phù nghiêm trọng được chỉ định tiêm tĩnh mạch furosemid dạng ống dung dịch 20mg. Tùy mức độ đáp ứng có thể dùng tối đa 2 - 8 ống/ ngày;
- Dùng thuốc Corticoid hoặc thuốc ức chế miễn dịch cũng hỗ trợ làm tăng lượng nước tiểu, giảm phù hiệu quả. Tuy nhiên, cần chú ý bổ sung thêm kali vì tiểu nhiều có thể gây mất cân bằng điện giải;
- Bù khối lượng tuần hoàn cho trường hợp phù nặng và kém đáp ứng với thuốc lợi tiểu. Hoặc kết hợp dùng dung dịch muối sinh lý, plasma hoặc dung dịch keo nhằm bù lượng dịch thất thoát trong lòng mạch;
- Trường hợp phù gây tràn dịch màng có biểu hiện khó thở sẽ được chỉ định chọc tháo dịch;
- Tăng huyết áp: Dùng thuốc huyết áp đặc hiệu để giảm chỉ số huyết áp, đưa về ngưỡng ổn định và giảm lượng protein trong nước tiểu. 2 loại thuốc thường dùng là thuốc chẹn dòng calci, thuốc ức chế men chuyển, điển hình như:
- Benazepril (Lotensin), Enalapril (Vasotec), Capxopril (Capoten);
- Losartan (COZAAR), Valsartan (Diovan);
- Tăng lipid máu: Đối với bệnh nhân hội chứng thận hư có chỉ số cholesterol và triglycerid quá cao có nguy cơ cao bị xơ vữa động mạch. Để kiểm soát tình trạng này, bệnh nhân được chỉ định dùng nhóm thuốc Fibrat. Các loại thường dùng như: lipavlon hoặc lipanthyl viên 100mg hoặc 300mg, liều dùng khuyến cáo tối đa 300mg/ ngày;
- Kiểm soát cholesterol: Loại thuốc giảm lượng cholesterol máu thường dùng nhất là Statin. Điển hình như:
- Fluvastatin (Lescol);
- Pravastatin (Pravachol);
- Simvastatin (Zocor);
- Atorvastatin (Lipitor);
- Lovastatin (Altoprev, Mevacor);
- Rosuvastatin (Crestor);
- Cải thiện đông máu: Để giảm nguy cơ đông máu, bệnh nhân hội chứng thận hư sẽ được chỉ định dùng các chất làm loãng máu bằng thuốc Heparin hoặc Warfarin (Coumadin);
- Triệu chứng nhiễm khuẩn:
- Dự phòng nhiễm khuẩn bằng nhóm thuốc kháng sinh beta lactamin (ít gây độc hại cho thận), tránh các nhóm thuốc độc cho thận như amynoglycozid;
- Điều trị nhiễm khuẩn đặc hiệu đối với khuẩn lao, virus viêm gan gây hội chứng thận hư bằng thuốc ức chế miễn dịch;
3. Điều trị biến chứng & dự phòng
Trường hợp phát hiện hội chứng thận hư giai đoạn nặng, đã có biến chứng sẽ phải ưu tiên điều trị biến chứng trước nhằm duy trì sức khỏe và tính mạng cho bệnh nhân.

- Biến chứng tắc nghẽn mạch: Tiến hành xét nghiệm kiểm tra và đánh giá chức năng đông máu. Chỉ định dùng thuốc ức chế tiểu cầu với liều phù hợp để giải phóng các cục máu đông, ngăn chặn nghẽn mạch;
- Biến chứng tác dụng phụ sau sử dụng Corticoid: Bệnh nhân sẽ được khám loại trừ các nguyên nhân khác như viêm loét đường tiêu hóa, suy thận, đái tháo đường, lao, HBsAg dương tính... để đưa ra chỉ định điều trị phù hợp. Thường bệnh nhân sẽ được kê toa dùng thuốc 1 lần duy nhất lúc 8g sáng, sau đó giảm dần liều chứ không được ngưng đột ngột;
- Điều chỉnh chế độ dinh dưỡng:
- Đối với bệnh nhân chưa suy thận: Ưu tiên chế độ ăn nhiều protein, tuân thủ nguyên tắc vừa bổ sung đủ lượng protein theo nhu cầu của cơ thể vừa bù đắp lượng protein thiếu hụt do thất thoát vào nước tiểu trong vòng 24 giờ;
- Đối với bệnh nhân đã suy thận: Tùy theo mức độ suy thận nặng hay nhẹ để bổ sung lượng protein phù hợp:
- Năng lượng: Bổ sung khoảng 35 - 40 kcal/kg/ngày, đảm bảo đầy đủ lượng vitamin, khoáng chất, canxi... để giảm nguy cơ suy dinh dưỡng;
- Natri: Triệu chứng phù càng nhiều càng phải giảm lượng muối trong ngày, < 3g, ưu tiên chế độ ăn nhạt, thanh đạm;
- Kali: Bệnh nhân vô niệu hoặc thiểu niệu nên hạn chế sử dụng các loại thực phẩm giàu kali để giảm nguy cơ tăng nồng độ kali máu. Riêng với bệnh nhân mất nhiều kali do tác dụng phụ của thuốc lợi tiểu nên bù kali thông qua thực phẩm hoặc thuốc. Thường dùng là kaleorid hoặc panagin dạng viên uống, liều dùng khuyến cáo 0.6 - 1g/ 24 giờ hoặc uống dung dịch kaliclorua 15%, liều 10 - 20ml/ ngày;
Phòng ngừa
Mỗi người trong chúng ta đều có thể tự phòng ngừa hội chứng thận hư bằng các giải pháp tích cực sau:

- Xây dựng chế độ dinh dưỡng khoa học, ăn uống lành mạnh bằng cách tăng cường bổ sung các loại thực phẩm giàu vitamin, khoáng chất, canxi, giảm chất béo, cholesterol, ít muối và nói không với các chất kích thích không cần thiết.
- Uống đủ lượng nước cần thiết cho cơ thể giúp thận khỏe mạnh, hỗ trợ thực hiện hoạt động lọc thải hiệu quả.
- Thiết lập thời gian biểu sinh hoạt đúng giờ giấc, vận động thể dục thể thao điều độ hàng ngày, nghỉ ngơi thư giãn, ngủ đủ giấc, tránh thức khuya, giữ ấm cơ thể phòng ngừa nhiễm trùng.
- Giữ vệ sinh tai mũi họng, răng miệng và làn da hàng ngày, tránh những nơi ẩm thấp, môi trường ô nhiễm giảm nguy cơ nhiễm khuẩn.
- Quan hệ tình dục an toàn giảm nguy cơ nhiễm khuẩn đường tiết niệu và điều trị xử lý kịp thời trước khi phát sinh biến chứng đến thận.
- Tuyệt đối không tự ý sử dụng bất kỳ các chất hay thuốc nào khi chưa rõ nguồn gốc xuất xứ, tránh gây độc cho thận.
- Thường xuyên tự đo huyết áp tại nhà để sớm phát hiện bất thường và kiểm soát kịp thời.
Những câu hỏi quan trọng khi đi khám
1. Nguyên nhân khiến tôi mắc hội chứng thận hư?
2. Hội chứng thận hư nguy hiểm như thế nào? Có ảnh hưởng tính mạng không?
3. Các triệu chứng đặc trưng của hội chứng thận hư tôi cần theo dõi thêm?
4. Tôi cần thực hiện biện pháp nào để chẩn đoán hội chứng thận hư?
5. Điều gì sẽ xảy ra nếu tôi không điều trị hội chứng thận hư?
6. Phương pháp điều trị hội chứng thận hư hiệu quả nhất hiện nay là gì?
7. Các loại thuốc trị hội chứng thận hư tốt tôi có thể sử dụng?
8. Điều trị bằng thuốc lâu dài có gây tác dụng phụ không?
9. Quá trình điều trị hội chứng thận hư mất bao lâu thì khỏi hẳn?
10. Tiên lượng tái phát sau điều trị hội chứng thận hư?
Hội chứng thận hư tiến triển nhanh và nguy hiểm, ảnh hưởng đến chất lượng cuộc sống và đe dọa sự sống con người. Do đó, để tránh khỏi những hệ lụy không đáng có, hãy chủ động thực hiện một lối sống khoa học, lành mạnh tốt cho sức khỏe thận. Đồng thời, thăm khám sớm để xử lý các bất thường ngay trong giai đoạn đầu để ngăn ngừa biến chứng về sau.






Giải đáp thắc mắc của độc giả cùng chuyên gia của chúng tôi!